胎儿先天性小脑缺失一例熊浪 王进华 孙进 董旻岳 温弘 郑伟增 肖新兰
作者单位:310006 杭州,浙江大学医学院附属妇产科医院放射科[熊浪(现在南昌大学第二附属医院磁共振室)、王进华、孙进、郑伟增],生殖遗传科(董旻岳),产科(温弘);南昌大学第二附属医院磁共振室(肖新兰)
通信作者:王进华,Email:
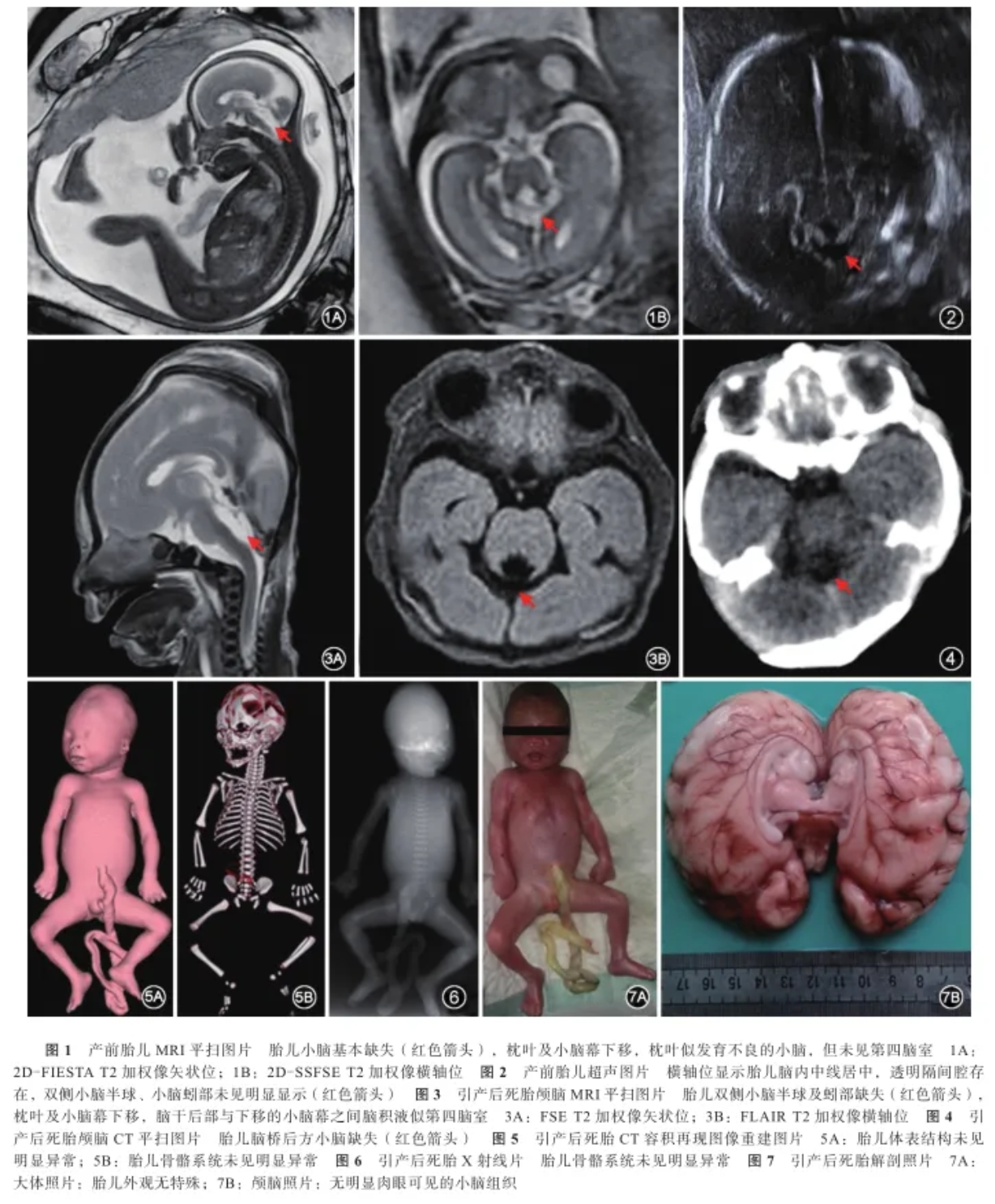
wangjinhua80119@163.com孕妇26岁,妊2产0,因“妊娠28+周,发现胎儿异常20余天,要求终止妊娠”于2014年5月5日入住浙江大学医学院附属妇产科医院。患者既往月经规律,妊娠期无有毒物质接触史,否认家族遗传病史,否认近亲婚配。患者曾于2013年妊娠25+周发现胎儿小脑发育不良引产,经阴道分娩一男死婴,体重1 150 g。患者本次妊娠17+周于湖南某医院行胎儿染色体非整倍体无创产前检测,结果显示13、18及21号染色体均未见明显异常。妊娠26周于当地医院行超声检查,结果提示胎儿颅内结构异常(小脑缺失或发育不良可能)。妊娠27+周于本院行胎儿MRI检查,提示胎儿小脑基本缺失,枕叶及小脑幕下移(图1),中脑、脑桥、延髓显示尚可,脊柱、肺、心、肝、肾、四肢等未见明显异常。超声提示宫内孕,单活胎,肩先露;双顶径6.4 cm,股骨长5.1 cm;胎盘后壁Ⅰ级,羊水指数15.8 cm,脐动脉收缩期最大血流速度与舒张期最大血流速度比值2.9;胎儿脑内中线居中,透明隔间腔存在,双侧小脑半球、小脑蚓部未见明确显示(图2)。会诊考虑胎儿小脑发育不良,建议采用微阵列比较基因组杂交技术进行基因检测;考虑胎儿预后不良,建议终止妊娠。入院体格检查:一般情况可,血压124/71 mmHg(1 mmHg=0.133 kPa),心肺听诊未见异常,腹软,无压痛;宫高31 cm,腹围107 cm,胎动可及,胎心率142次/min。入院第2天在超声引导下行脐血穿刺及利凡诺尔羊膜腔内注射引产术,次日经阴道分娩一男死婴,体重1 165 g,外观无特殊。产后3 d患者恢复可,出院。胎儿脐血微阵列比较基因组杂交技术基因分析未见染色体拷贝数增加或缺失。
死胎检查:(1)影像学检查,MRI平扫与产前MRI所见相符,未见明确小脑组织,小脑幕及枕叶下移,脑干显示可(图3);CT平扫提示小脑缺失(图4);CT容积再现图像重建和X射线均提示体表及骨骼系统未见明显异常(图5和6)。(2)尸体解剖:外观无特殊,实质脏器(心、肝、肺、脾、肾)正常,头部偏小,颅内未见双侧小脑半球及小脑蚓部(图7)。最终诊断:胎儿先天性小脑缺失。

讨论:
先天性小脑缺失可为完全缺失或次全缺失,自1831年Combettes[1]首次报道以来,共报道50余例。发病率及发病机制尚未完全明确,男女发病风险无明显差异[2-4]。小脑起源于后脑翼板背侧部的菱唇,左右两侧菱唇在中线融合,形成小脑板,为小脑的原基,在妊娠12周时形成小脑半球及小脑蚓部,早期胚胎发育终止或严重后颅窝血管病变可导致小脑缺失[4-5]。小脑畸形还与染色体异常有关,如9-三体、13-三体及18-三体。Hoveyda等[6]报道2例近亲婚配家族的新生儿发生糖尿病合并小脑及胰腺缺失,认为这是一种常染色体隐性遗传病。小脑及胰腺缺失可能与PTF1A基因突变有关[7]。此外,妊娠期致畸药物暴露如抗惊厥药或可卡因也可致多种颅脑畸形,包括小脑发育异常。本例胎儿脐带血基因芯片技术未检出染色体拷贝数增加/缺失,在全染色体组范围内未发现与OMIM数据库中明确的致病基因(包括PTF1A基因)相关的染色体异常,与文献报道的小脑缺失而染色体正常病例[5,8]相符。
胎儿小脑完全缺失临床罕见,患儿存活率低。文献报道的小脑缺失患者存活年龄为1 h~76岁,但多在尸体解剖、手术或影像学检查时发现有肉眼可见的或组织学小脑成分如绒球或方形小叶等[2]。小脑缺失多伴不同程度的运动、语言及认知功能障碍等。孤立性小脑缺失极其少见,多合并其他畸形,尤其是脑积水、脑干发育不良和脊髓脊膜膨出或一些代谢性疾病。曾有报道显示,1例17岁轻度共济失调与辨距不良的孤立性小脑完全缺失患者可骑自行车上学,可能与剩余脑组织的功能代偿有关[9]。本例胎儿产前超声、MRI检查均提示小脑完全缺失,通过引产后死胎影像学检查及尸体解剖确诊为胎儿先天性小脑缺失,与Titomanlio等[9]的报道类似,但与国外大多数报道认为脑干发育不良是Chiari畸形Ⅳ型的结论[4,10]不同。
本例患者前次妊娠诊断胎儿小脑发育不良,本次妊娠诊断胎儿小脑完全缺失,妊娠期间无有毒物质暴露史且否认家族遗传病史,胎儿脐血基因芯片分析也未见明显异常,尚难以判断其发病原因,从而不能明确2次妊娠的关系及其家族遗传性。胎儿小脑缺失目前尚无有效预防措施,考虑到小脑缺失患者难以存活,一旦产前诊断明确,终止妊娠是较好的选择,但最终治疗方案的选择取决于孕妇本人及家属的意愿。
本例胎儿颅脑矢状位MRI显示顶枕裂增宽、枕叶下移,似发育不良的小脑,值得今后产前检查仔细观察。产前检查如发现第四脑室无正常形态,并结合胎儿颅脑冠状位和横轴位图像显示全貌可正确诊断。胎儿小脑缺失需与Dandy-Walker畸形、Chiari畸形、Joubert综合征等其他后颅窝疾病鉴别。Dandy-Walker畸形以小脑蚓部缺失、第四脑室和后颅窝池扩张为特征,与小脑缺失有所不同。Chiari畸形特征为小脑扁桃体和蚓部下移,Chiari畸形Ⅳ型可表现为严重的小脑发育不良,与小脑缺失难以鉴别[4]。Joubert综合征亦以小脑蚓部发育不全或不发育为特征,较易鉴别。随着超声与MRI在胎儿医学领域的临床应用及推广,重视胎儿后颅窝的检查有助于小脑缺失的产前诊断及鉴别诊断。超声是胎儿畸形筛查的首选影像学方法,但在中枢神经系统病变评估中,MRI不受孕妇体型、羊水量多少、胎儿颅骨及母体骨盆骨骼影响,可直接显示胎儿大脑、小脑、脑干等颅脑解剖及异常,较超声更具优势。
【参考文献】略